Le syndrome de Wolff-Parkinson-White et une malformation congénitale par laquelle le cœur développe un faisceau électrique supplémentaire qui entraîne une accélération de la fréquence cardiaque (tachycardie). Les médicaments peuvent aider à soulager les symptômes. Toutefois, une intervention chirurgicale appelée ablation par cathéter est généralement utilisée pour détruire le faisceau supplémentaire et restaurer le rythme cardiaque normal.
Causes
Les médecins ne sont pas sûrs de savoir ce qui cause le syndrome de Wolff-Parkinson-White. Le faisceau électrique supplémentaire dans le cœur est présent à la naissance, donc il doit être causé par une anomalie qui intervient au cours du développement fœtal. Chez un petit pourcentage de patients, on a découvert une mutation génétique que l’on pense responsable du syndrome de Wolff-Parkinson-White.
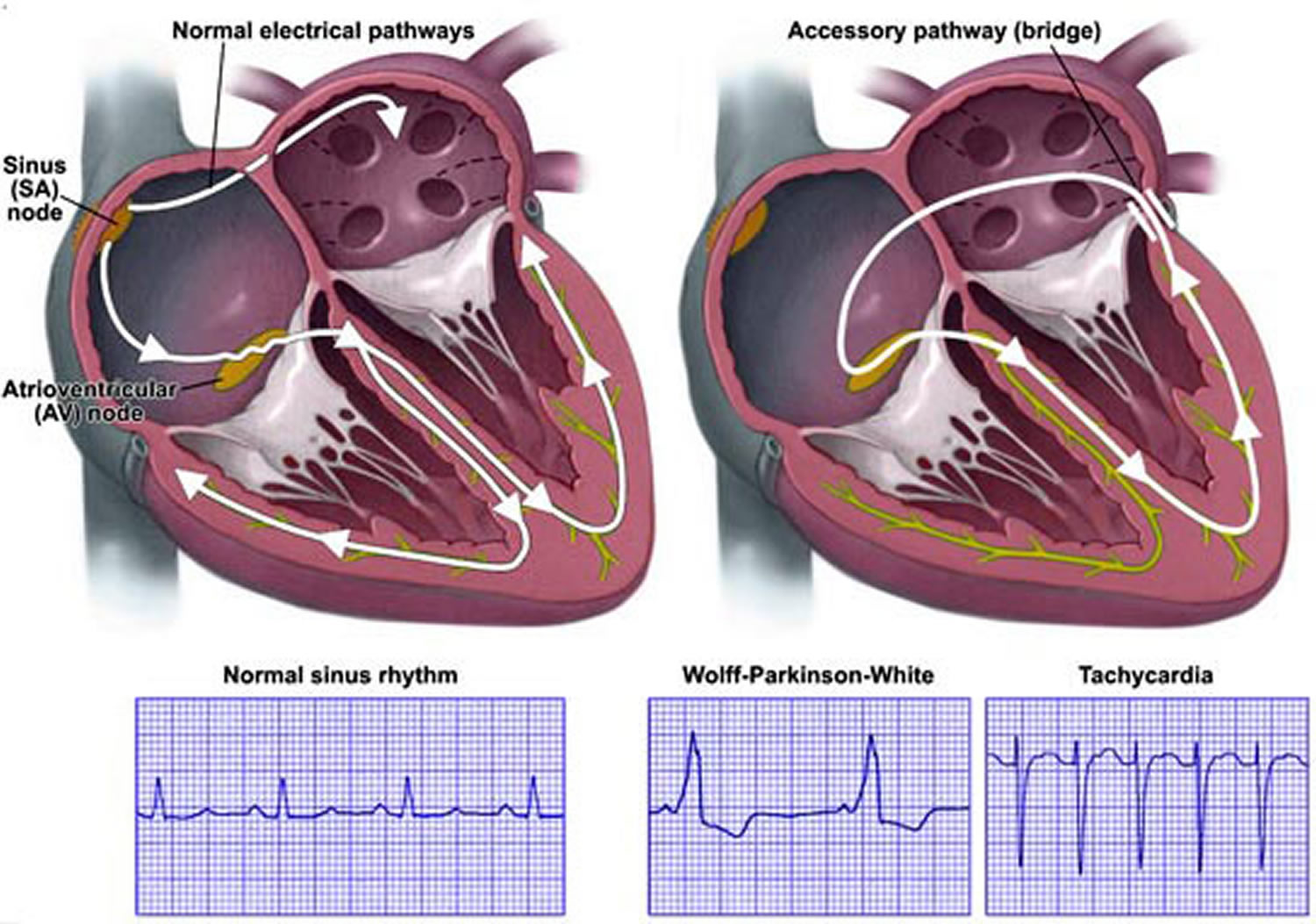
Dans un cœur normal, le rythme cardiaque est initié par le nœud sino-auriculaire de la partie supérieure droite du muscle cardiaque. C’est ici que les impulsions électriques qui lancent chaque battement de cœur commencent. Ces impulsions voyagent ensuite vers les oreillettes (chambres supérieures du cœur), où la contraction survient. Un autre nœud, le nœud auriculo-ventriculaire envoie ensuite l’impulsion jusqu’aux ventricules (chambres inférieures du cœur) où les contractions surviennent et où le sang est pompé en dehors du cœur La coordination de ces événements est essentielle pour maintenir une fréquence et un rythme cardiaque normaux, réguliers.
Dans un cœur affecté par le syndrome de Wolff-Parkinson-White, un faisceau électrique supplémentaire peut interférer avec les battements de cœurs normaux. Ce faisceau supplémentaire entraîne un court-circuit dans les impulsions électriques. De ce fait, les impulsions peuvent activer les battements de cœur trop tôt ou au mauvais moment
En l’absence de traitement, les battements de cœur anormaux, les arythmies ou la tachycardie peuvent causer des complications telles qu’une faible tension artérielle, une insuffisance cardiaque et même le décès.
Risques
Les bébés qui sont nés de parents atteints du syndrome de Wolff-Parkinson-White sont plus à risque de développer la pathologie. Les bébés atteints d’autres malformations cardiaques congénitales peuvent également être exposés à un risque plus élevé.
Symptômes
Le premier signe du syndrome de Wolff-Parkinson-White est généralement un rythme cardiaque rapide.
Les symptômes du syndrome de Wolff-Parkinson-White peuvent survenir durant la petite enfance ou à l’âge adulte. Chez les bébés, les symptômes peuvent inclure :
- fatigue et léthargie ;
- perte d’appétit ;
- essoufflement ;
- pulsations thoraciques rapides, visibles.
Chez les enfants, adolescents et adultes, les symptômes peuvent inclure :
- palpitations cardiaques ;
- rythme cardiaque élevé ;
- vertiges, étourdissements ou évanouissements ;
- essoufflement ;
- anxiété ;
- mort subite (rarement).
Chez certaines personnes, les symptômes n’apparaissent pas du tout ou apparaissent uniquement en épisodes courts.
Diagnostic
Les patients qui ressentent une brassée de cœurs flottants ou une accélération du rythme cardiaque préviennent généralement leur médecin. Chez les personnes qui ne ressentent aucun symptôme, la pathologie peut rester non détectée pendant plusieurs années.
Si vous avez un rythme cardiaque accéléré, votre médecin pratiquera sans doute un examen physique et des tests pour mesurer votre fréquence cardiaque au cours du temps pour détecter une tachycardie et diagnostiquer le syndrome de Wolff-Parkinson-White. Notamment :
Électrocardiogramme (ECG)
Cet examen fait appel à de petits capteurs attachés à la poitrine et aux bras pour enregistrer les signaux électriques qui passent à travers le cœur. Le médecin pourra vérifier ces signaux pour identifier tout signe de faisceau électrique anormal. Vous pouvez également pratiquer ce test à domicile au moyen d’un dispositif portatif. Votre médecin vous donnera soit un dispositif ECG appelé moniteur Holter, soit un enregistreur d’événement qui peut être porté tout en pratiquant vos activités quotidiennes. Ces moniteurs peuvent enregistrer votre rythme et votre fréquence cardiaque durant toute la journée.
Le test électrophysiologique
Au cours de ce test, le médecin fait passer un cathéter fin, souple, muni d’électrodes par les vaisseaux sanguins dans diverses parties du cœur, où ils peuvent cartographier ses impulsions électriques.
Traitement
Si vous recevez un diagnostic de syndrome de Wolff-Parkinson-White, votre médecin pourra recommander diverses solutions de traitement en fonction de vos symptômes. Si vous recevez un diagnostic de syndrome de Wolff-Parkinson-White mais que vous ne présentez aucun symptôme, votre médecin pourra recommander l’attente et la poursuite des rendez-vous de suivi. Si vous ressentez les symptômes, toutefois, le traitement pourra inclure :
Ablation par cathéter
Cette intervention, qui représente la méthode de traitement la plus fréquente, détruit en fait le faisceau électrique supplémentaire du cœur. Le médecin insérera un cathéter dans une artère de l’aine et le fera remonter jusqu’au cœur. Lorsque l’extrémité atteint le cœur, les électrodes sont chauffées et cette procédure va ensuite détruire la zone qui provoque les battements de cœur anormaux au moyen d’énergie par radiofréquence.
Traitements médicamenteux
Divers médicaments sont disponibles pour traiter les rythmes cardiaques anormaux. Cela inclut l’adénosine, les antiarythmiques et l’amiodarone.
Cardioversion électrique (choc)
Si les médicaments ne fonctionnent pas, le médecin pourra suggérer un choc électrique au cœur, ce qui peut restaurer un rythme normal. Le médecin administre une anesthésie pour vous endormir puis place des palettes sur la poitrine pour administrer le choc. Cette intervention est généralement réservée aux patients dont les symptômes ne sont pas soulagés par d’autres traitements.
Chirurgie
La chirurgie à cœur ouvert peut être utilisée pour traiter le syndrome de Wolff-Parkinson-White, mais généralement uniquement si le patient exige une opération pour traiter un autre problème cardiaque.
Pacemaker artificiel
Si vous continuez d’avoir des problèmes de rythme cardiaque après traitement, les médecins pourront implanter un pacemaker artificiel pour régulariser votre rythme cardiaque.
Changements de mode de vie
Pour les cas modérés de syndrome de Wolff-Parkinson-White, les ajustements dans le mode de vie peuvent aider à limiter les rythmes cardiaques anormaux. Le fait d’éviter la caféine, le tabac, l’alcool et la pseudoéphédrine (un décongestionnant nasal) peut aider à maintenir un rythme cardiaque normal. Les médecins peuvent également recommander ce que l’on nomme des manœuvres vagales, qui peuvent aider à ralentir un rythme cardiaque trop élevé. Cela inclut le fait de tousser, de pousser comme si vous alliez à la selle et de placer un pack de glace sur le visage.
Pronostic
Les patients qui prennent des médicaments pour traiter le syndrome de Wolf-Parkinson-White peuvent connaître des effets secondaires désagréables et peuvent ne pas vouloir continuer à prendre ces médicaments pendant longtemps. Dans ce cas, d’autres traitements tels que l’ablation par cathéter peuvent être recommandés.
L’ablation par cathéter parvient à soulager le syndrome de Wolf-Parkinson-White dans 85 à 95 {442b45a9f3ed531a51493dee76586984d79286232648e0cec09e05df1a346ed0} des cas. La réussite dépend du nombre de faisceaux électriques supplémentaires que vous présentez et de l’endroit où ils se situent dans votre cœur.
Les patients qui ne sont pas soulagés par l’ablation par cathéter ont toujours d’autres solutions de traitement, tels que la cardioversion ou la chirurgie à cœur ouvert. Tous les patients qui présentent ce trouble exigeront des examens de suivi pour garantir que leur cœur fonctionne normalement.

 Caroline Dupont est une rédactrice engagée, passionnée par les thématiques de la santé, de la grossesse, des bébés et de la famille. Maman de deux enfants, elle allie expérience personnelle et connaissances professionnelles pour fournir des conseils pertinents et pratiques aux familles. Caroline rédige des articles sur des sujets variés, tels que le suivi de grossesse, les soins aux nouveau-nés, l’alimentation des jeunes enfants, ou encore les défis du quotidien des parents. Ses contenus, basés sur des sources fiables, sont pensés pour répondre aux interrogations des familles modernes.
Caroline Dupont est une rédactrice engagée, passionnée par les thématiques de la santé, de la grossesse, des bébés et de la famille. Maman de deux enfants, elle allie expérience personnelle et connaissances professionnelles pour fournir des conseils pertinents et pratiques aux familles. Caroline rédige des articles sur des sujets variés, tels que le suivi de grossesse, les soins aux nouveau-nés, l’alimentation des jeunes enfants, ou encore les défis du quotidien des parents. Ses contenus, basés sur des sources fiables, sont pensés pour répondre aux interrogations des familles modernes.